Сдача анализов методом ПЦР
ПЦР тест требует особой аккуратности. Поскольку главное требование всей процедуры — это идеально чистый образец для пробы, многие анализы сдаются непосредственно в клинике: кровь, другие физиологические жидкости, иногда ткани.
Самый простой метод сбора биоматериала — это сбор слюны с внутренней поверхности полости рта на ватную палочку. Способ прост, выполняется на дому, но подходит не для всех тестов.
Подготовка нестандартных проб требует иного порядка действий, который у каждой клиники индивидуален. Лучше проконсультироваться в выбранной вами медицинской организации.
Подготовка и проведение анализа ПЦР
Фрагменты ДНК микроорганизмов находятся в разных биологических средах пациента. Врачи сами определяют области взятия материалов для анализа ПЦР, которые зависят от типа заболевания и его локализации. Если вы обратились к венерологу с целью выявления инфекций, передающихся половым путем (ИППП), то будут исследованы выделения из половых органов (мазок или соскоб с шейки матки, влагалища) и мочеиспускательного канала, а также кровь и моча.
Герпетические инфекции и мононуклеоз диагностируются на основании анализа мазков из полости рта пациента. ЦМВ подтверждается после обследования мочи, спинномозговой жидкости. В отделении пульмонологии для анализа ПЦР берут мокроту и содержимое плевральной полости. У беременных при подозрении на внутриутробные инфекции плода исследуют околоплодные воды и ткани плаценты.
Чтобы исключить вероятность ошибочных результатов и повысить точность анализа ПЦР, перед сдачей биологического материала следует придерживаться несложных рекомендаций:
- Большая часть микробов вымывается вместе с мочой, поэтому перед взятием мазка из уретры не стоит мочиться;
- В течение 3-5 суток следует воздержаться от половых отношений;
- Анализ ПЦР не проводится сразу после прекращения менструальных выделений, следует подождать 5-7 дней;
- За 4 часа до сдачи слюны необходимо отказаться от приема лекарственных препаратов и пищи, а перед процедурой рекомендуется прополоскать рот водой и провести легкий массаж в области щек;
- Мочу следует собирать в утренние часы в стерильный контейнер, для исключения загрязнения материала перед его взятием следует подмыться, женщинам ввести стерильный тампон во влагалище, а мужчинам максимально оттянуть складку крайней плоти;
- За сутки до сдачи материала надо воздержаться от приема алкоголя, острой пищи и горячих процедур (сауны, бани и т.п.);
- За 2 недели до анализа ПЦР необходимо прекратить прием антибактериальных средств;
- За неделю до обследования приостанавливают использование интимных гелей, мазей и вагинальных свечей.
Это довольно простые правила, но они помогут получить максимально достоверные результаты и снизить риск ошибок в диагностике.
О ПЦР
Хотя весь мир полагается на RT-PCR (ПЦР) для «диагностики» инфекции Sars-Cov-2, науке уже давно было известно, что ПЦР не подходят для этой цели.
Блокировки и санитарные-эпидемиологические меры во всем мире основаны на количестве случаев и показателях смертности, созданных с помощью так называемых тестов SARS-CoV-2 RT-PCR, используемых для выявления «положительных» пациентов, при этом «положительный» обычно приравнивается к «инфицированному», что в корне неверно и преступно.
Но если внимательно присмотреться к фактам, то можно сделать вывод, что эти ПЦР-тесты не имеют смысла в качестве диагностического инструмента для определения предполагаемой инфекции предположительно новым вирусом под названием SARS-CoV-2.
На брифинге для СМИ по COVID-19 16 марта 2020 генеральный директор ВОЗ Тедрос Адханом Гебрейесус сказал:
Сообщение было распространено заголовками по всему миру, например, агентствами Reuters и BBC .
Еще 3 мая модератор журнала Heute – одного из самых важных новостных журналов на немецком телевидении – передавал своей аудитории мантру этой догмы:
Это указывает на то, что вера в достоверность тестов ПЦР настолько сильна, что соответствует религии, которая практически не терпит противоречий.
Итак, для начала, очень примечательно, что сам Кэри Муллис, изобретатель технологии полимеразной цепной реакции (ПЦР), говорил, что ПЦР не подходит для диагностики инфекции. Хотя его изобретение принесло ему Нобелевскую премию по химии в 1993 году.
К сожалению, Муллис скончался в прошлом году в возрасте 74 лет, но нет никаких сомнений в том, что его не стало т.к. он считал ПЦР непригодным для выявления вирусной инфекции.Причина в том, что предполагаемое использование ПЦР было и остается применением в качестве производственного метода, позволяющего воспроизводить последовательности ДНК миллионы и миллиарды раз, а не в качестве диагностического инструмента для обнаружения вирусов. ПЦР – хорошо подходит для установления отцовства, а также для поимки преступников, т.е. в криминалистики.
Как объявление вирусных пандемий на основе тестов ПЦР может закончиться катастрофой, описала Джина Колата в своей статье в New York Times 2007 года « Вера в быстрое тестирование ведет к эпидемии, которой не было»
Может ли тест ПЦР дать ложноотрицательный результат?
По данным исследований*, проведенных в чистых лабораторных условиях, чувствительность ПЦР составляет около 100%, специфичность – 96%. Однако в реальных условиях техника забора материала часто далека от совершенства, и точность значительно уменьшается. Чувствительность анализа при этом может снижаться до 66-80%. Это означает, что почти каждый третий инфицированный человек, прошедший тестирование, может получить ложноотрицательные результаты.
Точность результата часто зависит и от того, насколько правильно производился забор анализа, соблюдались правила хранения и транспортировки материала.
Тем не менее наши доктора учитывают в своей работе возможность ошибки – соотносят результаты анализа с клинической картиной. В сомнительных случаях, с целью уточнения диагноза, может потребоваться дополнительное обследование: общий анализ крови, С-реактивный белок, биохимический анализ, компьютерная томография.
Достоинства и недостатки метода ПЦР
Анализ ПЦР – результативный диагностический инструмент, позволяющий врачу не только правильно определить тип инфекционного возбудителя в организме больного, но также и количество микробов. Эта особенность позволяет методу ПЦР эффективно обнаруживать и хронические инфекции, к примеру, вирусный гепатит.
Преимущества методики заключаются в следующих особенностях:
- Универсальность. Метод дает возможность определить все известные на сегодняшний день микроорганизмы, вне зависимости от вида исследуемого материала.
- Специфичность. ПЦР позволяет определить ДНК вируса или бактерии со 100% точностью, что не дает ни один другой способ диагностики.
- Чувствительность – даже один мельчайший «обломок» ДНК или РНК может быть обнаружен и идентифицирован, благодаря быстрой реакции образования копий.
- Оперативность – поставить диагноз на основании полимеразной цепной реакции можно уже через несколько часов после забора биологического материала, что дает возможность своевременно приступить к лечению заболевания.
- Возможность проведения количественного анализа. Эта особенность важна при выявлении болезней, вызванных условно-патогенной флорой (например, молочницы). Повышенное содержание грибков кандида в организме вызывает заболевание, а нормальное количество до 10 3 — 104 КОЕ/тамп. – нет.
Недостатки ПЦР-диагностики – это необходимость в высокотехнологичном оборудовании и высококвалифицированных специалистах. Для анализа нужен специальный бокс-ламинар, где поддерживается необходимая температура и обеспечивается чистота эксперимента.
Молекулярная диагностика коронавируса (ПЦР)
Важнейшим лабораторным методом является ПЦР в биоматериале, взятом из дыхательных путей (мазок из носа и ротоглотки).
Суть метода ПЦР заключается в том, что генетическая информация вируса (РНК) многократно копируется в лабораторных условиях специальным прибором – амплификатором, увеличивая свою концентрацию в два раза в каждом цикле копирования. Это дает возможность выявить вирус или бактерию даже в тех случаях, когда его количество составляет лишь сотню клеток в миллилитре крови. Если генетическая информация тестируемой бактерии или вируса в пробе отсутствует, то она не копируется и не определяется.
Анализ методом ПЦР обычно проводится тем, у кого есть симптомы респираторного заболевания или тем, кто имел контакты с возможным источником инфекции.
Отсутствие генетического материала возбудителя (отрицательный результат) означает, что человек не инфицирован на момент взятия анализа. Для подтверждения или исключения наличия инфекции тест выполняется повторно через определенные промежутки времени.
ПЦР-диагностика используется для установления факта заболевания коронавирусом. Вирус можно обнаружить сразу после заражения, даже если у пациента еще нет проявлений болезни. Анализ уместно сделать, если вы контактировали с носителем инфекции или находились там, где было возможно заражение. Он также используется для подтверждения диагноза.
Однако молекулярные РНК-тесты не являются абсолютно надежными и могут у значительной части в действительности инфицированных пациентов дать отрицательный результат. Это зависит от достаточности содержания вируса в материале выбранной локализации на той или иной стадии инфекции, качества взятия материала, предела чувствительности теста, присутствия ингибиторов ПЦР и пр. Поэтому в диагностике особое значение придается характерной картине КТ. В дополнение к этим исследованиям и клинической оценке могут быть полезны исследования, направленные на выявление в крови специфических антител, вырабатываемых организмом против SARS-CoV-2.
Нет, мы не хотим вас запутать. Если тест отрицательный, но симптомы присутствуют, не надо читать статьи, нужно обратиться к врачу. Специфику течения любой инфекции никто не отменял. Врач будет использовать дополнительные методы исследования и ставить диагноз. Не занимайтесь самодиагностикой. Для этого нужно было закончить медицинский ВУЗ.
У нас в клинике вы можете пройти исследование РНК коронавирусов SARS-CoV-2 (COVID-19), SARS-CoV и MERS-CoV методом ПЦР (качественное определение). Тест-система разработана в ЦНИИ Эпидемиологии Роспотребнадзора. Чувствительность используемой тест-системы составляет 103 копии плазмид на миллилитр (10*3).
Основные принципы
Итак, ПЦР – это многократное копирование определенных фрагментов ДНК in vitro в процессе повторяющихся температурных циклов. Как же протекает процесс реакции в пределах одного температурного цикла?
Образование нуклеотидной цепи осуществляется ферментом ДНК-полимеразой. Однако для начала работы ферменту необходима стартовая площадка. В качестве площадок выступают “праймеры” (затравки) – синтетические олигонуклеотиды длиной 15-20 нуклеотидов. Праймеров должно быть два (прямой и обратный), они комплементарны участкам ДНК-матрицы и именно фрагмент ДНК, ограниченный праймерами, будет многократно копироваться ДНК-полимеразой. Работа полимеразы заключается в последовательном добавлении нуклеотидов, комплементарных последовательности ДНК-матрицы. Тем самым в одном температурном цикле вновь синтезируется два новых фрагмента ДНК (т.к. молекула ДНК – двуцепочечная, то и матриц изначально две). Таким образом, за 25-35 циклов в пробирке накапливаются миллиарды копий участка ДНК, определенного праймерами. Структуру отдельного цикла можно представить следующим образом:
- денатурация ДНК (плавление, расхождение цепей ДНК) – 95°С – 1 или 2 минуты;
- отжиг праймеров (затравки связываются с ДНК-матрицей, температура данной стадии определяется нуклеотидным составом праймера) – 60°С (к примеру) – 1 минута;
- элонгация ДНК (полимераза синтезирует цепь ДНК) – 72°С – 1 минута (время зависит от длины синтезируемого фрагмента).
Антитела к инфекциям
Что такое антитела? Антитела — это специфические белки, которые выделяет иммунная система в ответ на внедрение микроба в организм. Поскольку каждая разновидность грибка, вируса, бактерии, паразита имеют свою уникальную молекулярную антигенную структуру, то иммунная система вырабатывает антитела к каждому антигену каждого микроба. Обычно, в клинической практике, определяется несколько разновидностей антител к микробам (к вирусам, грибкам, бактериям): антитела IgA, IgM и IgG.
Антитела Ig G – эти антитела могут говорить, как о текущей инфекции, если она протекает длительно, так и о перенесенной инфекции. При повышении антител Ig G к любому микробу или вирусу всегда возникает вопрос, это перенесенная или текущая инфекция? На этот вопрос можно ответить с помощью других методов исследования, например, с помощью исследования IgM и IgA, а также с помощью других методов исследований, таких как ПЦР , микробиологический посев и т.д.
Антитела Ig M – это антитела иммунного ответа, которые повышаются при остром воспалении, т.е. при первичном попадании инфекции в организм, либо при обострении хронической инфекции. При обострении хронической инфекции, IgM повышается не всегда, это зависит от типа возбудителя, от давности воспалительного процесса, а также от особенностей иммунной системы пациента.
Антитела Ig A – это антитела, которые в основном повышаются при воспалительных процессах на слизистых оболочках. Они могут быть повышены как при острой, так и при хронической инфекции. Высокий уровень IgA к микробу или вирусу обычно отражает активное течение инфекции.
РПГА (реакция пассивной гемагглютинации) – метод исследования близкий к определению антител, основанный на определении агглютинации (склеивание и выпадение в осадок) эритроцитов. РПГА часто используется для определения сальмонеллы, иерсинии, шигелл, бледных трепонем (сифилиса). Использование других антител применяется при различных специфических инфекциях, например, при бруцеллезе, сифилисе, бореллиозе и других серьёзных инфекциях.
Иммуноблот и иммуночип – это определение большого количества антител к различным антигенам одного микроорганизма. Целесообразно исследовать иммуноблот или иммуночип в сомнительных случаях, когда инфекция протекает скрыто и, и её диагностика затруднена с помощью обычного исследования IgG, IgM, IgA. Например, иммуноблот и иммуночип, актуальны при диагностике бореллиоза, который может протекать скрыто и плохо диагностироваться, сифилиса и хеликобактерной инфекции.
Для чего нужно определять антитела к инфекциям? Определив количество и набор этих антител можно судить, контактировала ли иммунная система с данной инфекцией, есть ли сейчас контакт с данной инфекцией и есть у иммунной системы антитела к инфекции или нет. Полученные данные анализов используются для интерпретирования текущего состояния пациента и для постановки клинического диагноза, также эти данные используются для оценки проводимого лечения.
Тестирование на наличие антител к коронавирусу COVID-19
Аналогично другим вирусным инфекциям, Коронавирус стимулирует гуморальный и клеточный иммунный ответ (IgM и IgG) . После вторжения вируса в организм, в крови больного начинают появляться сначала иммуноглобулин класса M (IgM), позднее – иммуноглобулин класса G (IgG), после чего активируется иммунитет и клетки иммунной системы атакуют собственные клетки, зараженные вирусом.
Для получения ответа на вопрос инфицирован ли пациент в данный момент, подвергался ли человек воздействию вируса и развился ли у него иммунный ответ, необходимо применение тестов на выявление антител (Ig G, Ig M, Ig A) к конкретному вирусу. В основе таких тестов лежат методы иммуноферментного анализа (ИФА), иммунохроматографии (ИХА) и их аналогов.
Антитела класса М появляются в острой фазе заболевания и снижаются после выздоровления. Антитела класса G появляются на 7 сутки от начала заболевания и держатся длительное время, продолжительность этого времени еще неизвестна.
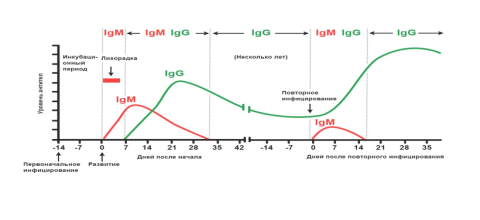
По наличию и уровню IgM антител в крови можно судить о текущей или недавно перенесенной инфекции. Антитела IgM появляются уже через несколько дней после первых проявлений болезни (на 2-3 сутки от начала заболевания), их концентрация достигает максимума на 7-10 сутки от начала заболевания и определяются в крови 1- 1,5 месяца. IgM первым вырабатывается среди всех иммуноглобулинов при контакте организма с инфекцией, поэтому их называют иммуноглобулинами первичного иммунного ответа. Их присутствие в крови свидетельствует об острой стадии инфекционного процесса.
Специфические IgG антитела обычно присутствуют в крови длительное время и после выздоровления и могут выполнять защитную роль. Поэтому исследование уровня специфических IgG к SARS-CoV-2 может помочь для прогноза вероятного наличия иммунной защиты в результате перенесенной инфекции. Таким образом, определение IgG не используется при ранней диагностике инфекции – он обнаруживается в крови через две недели от начала заболевания, пик его определяется через месяц и продолжительность определения его пока неизвестна. IgG определяет появление иммунитета в дальнейшем.
Для первичного прохождения исследования на антитела, рекомендуется выявление в крови одновременно IgM и IgG антител.
У нас в клинике вы можете пройти экспресс-тестирование за 15 минут методом ИХА или сдать кровь на анализ на антитела методом ИФА. Мы работаем только с аккредитованными Роспотребнадзором лабораториями.
Расшифровка результатов
Результат ПЦР всегда однозначен: он либо положительный, либо отрицательный. Отрицательный означает, что человек здоров, так как следов чужеродной ДНК не выявлено. Положительный же подразумевает наличие у человека фрагментов ДНК чужеродных микроорганизмов, что означает заражение. В таком случае требуется лечение.
Так как ПЦР является высокоточным методом диагностики, даже если пациент не чувствует недомогания и не замечает у себя никаких симптомов болезни, это не означает что он здоров — скорее это значит, что анализ просто выявил возбудителя на ранней стадии, пока тот еще не успел навредить организму.
Начало терапии в таком случае нельзя откладывать, ведь чем быстрее начнется лечение, тем легче удастся побороть болезнь.